
Neurofibromatose Typ 1
Neurofibromatosen gehören zu den genetischen Erkrankungen, die sich vor allem in Symptomen, die die Haut und das Nervensystem betreffen, manifestieren.
Sie sehen gerade einen Platzhalterinhalt von Facebook. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenBeim atypischen Hämolytisch-Urämischen Syndrom, kurz aHUS genannt, handelt es sich um eine chronische Erkrankung, die durch eine übermäßige Aktivität des Komplementsystems hervorgerufen wird. Aufgrund der unkontrollierten Reaktionen können Blutgerinnsel im gesamten Körper entstehen und irreversible Schädigungen an den Nieren und anderen lebenswichtigen Organen verursachen.
Das atypische Hämolytisch-Urämische Syndrom ist eine äußerst seltene, genetisch bedingte Erkrankung, von der weniger als 1 Person von 500.000 Einwohnern betroffen ist.
aHUS kann in jedem Lebensalter – auch schon in den ersten Lebensmonaten – auftreten. Bei Kindern sind beide Geschlechter gleich oft betroffen. Macht sich die Krankheit erst im Erwachsenenalter bemerkbar, tritt sie bei Frauen häufiger als bei Männern auf.
Das Komplementsystem ist ein Teil unserer angeborenen Immunabwehr und daran beteiligt, Krankheitserreger und fremde Substanzen zu erkennen und zu bekämpfen. Bei gesunden Menschen sorgen bestimmte Steuerungs- und Effektorproteine dafür, dass das Komplementsystem in angemessener Weise auf Bedrohungen reagiert und es nicht zu einem Angriff auf körpereigene Strukturen kommt. Bei Menschen mit aHUS werden diese Proteine jedoch aufgrund genetischer Veränderungen nicht produziert oder sind nicht funktionsfähig. Durch die fehlende Regulierung kommt es zu ständigen und übermäßigen Reaktionen des Komplementsystems.
Die Grafik veranschaulicht, welche Mechanismen im Körper ausgelöst werden:
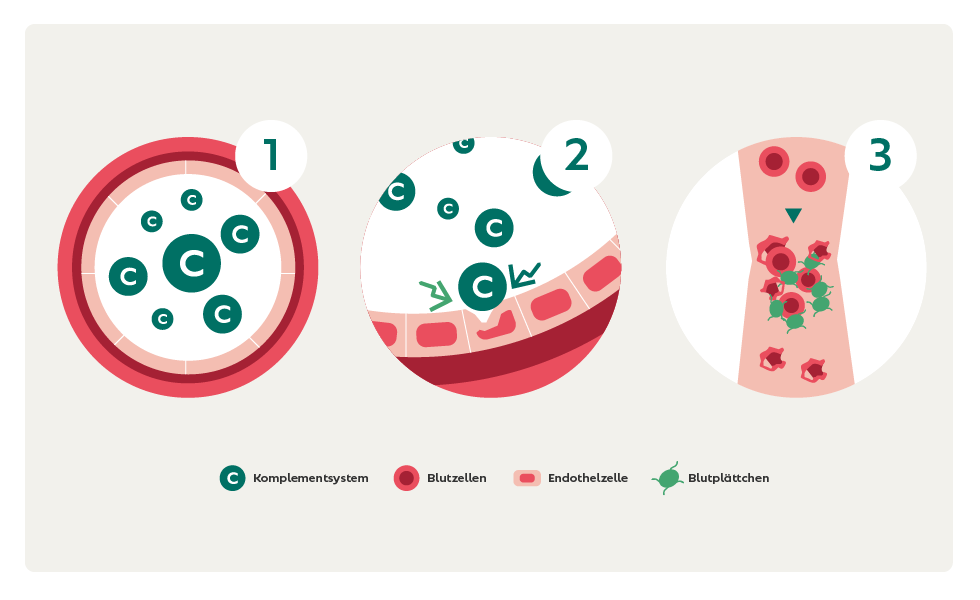
Der erhöhte Verbrauch an Blutplättchen verursacht einen Blutplättchen-Mangel (Thrombozytopenie). Durch die Verengung der Gefäße können rote Blutzellen nicht mehr ungehindert fließen und werden zerstört (Hämolyse). Folge ist eine Blutarmut.
Neben der genetischen Veranlagung kann die aHUS-Erkrankung durch verschiedene Ereignisse ausgelöst oder verschlimmert werden. Zu den Triggern* gehören Schwangerschaft, Infektionen und Operationen, Impfungen, bestimmte Krebsarten, Medikamente und bewusstseinsverändernde Substanzen sowie Autoimmunerkrankungen.
Vom atypischen Hämolytisch-Urämischen Syndrom können verschiedene Organe betroffen sein und unterschiedlichste Beschwerden auftreten:
Die Symptome treten bei einigen Patienten ganz plötzlich auf, bei anderen schreiten sie allmählich voran. Zudem können Betroffene auch über einen längeren Zeitraum beschwerdefrei sein.
Aufgrund der Seltenheit der Erkrankung, des unterschiedlichen Krankheitsverlaufs bei den Betroffenen und der teilweise unspezifischen Symptome, die auch auf andere Erkrankungen hindeuten können, kann es zuweilen dauern, bis aHUS diagnostiziert wird. Eine frühzeitige Diagnose und ein schneller Behandlungsbeginn sind jedoch entscheidend, um das Risiko irreversibler Organschäden zu verringern.
Da das atypische Hämolytisch-Urämische Syndrom genetisch bedingt ist, kann das Vorliegen der Erkrankung oder ein Nierenleiden bei einem anderen Familienmitglied einen Hinweis auf aHUS darstellen. Eine genetische Analyse ist dennoch nicht zwingend notwendig. Die eindeutige Diagnosestellung – und Abgrenzung zu anderen Erkrankungen – ist nur durch spezielle Blutuntersuchungen möglich. Dazu gehört die Bestimmung von LDH-, Kreatin- und Hämoglobinwert sowie die Ermittlung der Anzahl der Blutplättchen (Thrombozyten).

Neurofibromatosen gehören zu den genetischen Erkrankungen, die sich vor allem in Symptomen, die die Haut und das Nervensystem betreffen, manifestieren.

Die generalisierte Myasthenia gravis (gMG) ist eine seltene chronische Autoimmunkrankheit. Dabei kommt es infolge fehlgesteuerter Immunreaktionen zu Störungen der neuromuskulären Übertragung.

Die Hypophosphatasie ist eine erblich bedingte Stoffwechselerkrankung, die sich auf Knochen, Zähne, Muskulatur und weitere Körperfunktionen auswirken kann.

Erfahre mehr über die Hyposensibilisierung, eine effektive Immuntherapie zur Behandlung von Allergien.

Erfahre mehr über Wasserallergie und ihre Symptome. Eine Wasserallergie, auch bekannt als aquagene Urtikaria, ist eine seltene Form von allergischer Reaktion, bei der Menschen empfindlich auf Wasser reagieren.
Welche therapeutischen Maßnahmen bei aHUS angezeigt sind, hängt von den jeweiligen Symptomen und deren Ausprägung ab. Der Behandlungsplan wird individuell auf den Gesundheitszustand des Patienten abgestimmt mit dem Ziel, das Gleichgewicht im Komplementsystem wieder herzustellen.
Um das zu erreichen, können Plasmainfusionen verabreicht oder ein Plasmaaustausch vorgenommen werden. Bei Plasmainfusionen erhalten aHUS-Patienten frisches Blutplasma von gesunden Personen, um dem Blut die fehlenden Steuerungsproteine zuzuführen und so die unkontrollierten Reaktionen des Komplementsystem zu hemmen. Etwas aufwändiger gestaltet sich der Plasmaaustausch: Hier müssen zunächst diejenigen Komponenten aus dem Blut entfernt werden, die die Funktion der Steuerungs- und Effektorproteine beeinträchtigen. Anschließend werden die fehlenden Eiweiße verabreicht, um die überschießende Aktivierung des Komplementsystems zumindest für einen gewissen Zeitraum zu unterbinden und weitere Schädigungen der Organe zu vermeiden. Es handelt sich dabei nicht um eine ursächliche Behandlung, sie dient lediglich zur Milderung von Symptomen. Trotz Plasmaaustausch kann die Erkrankung weiter voranschreiten.
Bei einem Nierenversagen stellt in der Regel die Blutwäsche (Dialyse) die einzige Option dar. Dabei werden die schädlichen Stoffwechselprodukte, die aufgrund der Nierenschädigung nicht mehr mit dem Urin ausgeschieden werden können, aus dem Blut herausgewaschen. Handelt es sich um akutes Nierenversagen, muss die Behandlung nur für einen gewissen Zeitraum erfolgen, bis die normale Nierenfunktion wieder hergestellt ist. Führt die chronische Nierenerkrankung zu einer vollständigen oder dauerhaften Schädigung – Mediziner sprechen von einem terminalen Nierenversagen – wird eine Nierenersatztherapie notwendig.
Die Dialyse stellt eine Form der Nierenersatztherapie zur Verhinderung der Urämie dar. Es sind verschiedene Verfahren möglich: Bei der Hämodialyse wird der Patient dreimal wöchentlich in einer Dialysestation an ein Blutreinigungsgerät angeschlossen, um Stoffwechselabbauprodukte und überschüssiges Wasser aus dem Blut zu entfernen und dem Körper bestimmte Stoffe zuzuführen. Alternativ kann die Blutwäsche auch über das eigene Bauchfell erfolgen. Die Bauchfell- oder Peritonaldialyse kommt vor allem bei kleinen Kindern zum Einsatz. Ebenso wie die genannten Plasmatherapien dient auch die Dialyse lediglich der Symptomlinderung.
Nach heutigem medizinischen Erkenntnisstand stellt eine Nierentransplantation bei Patienten mit endgültigem Nierenversagen die beste Option dar. Damit das Spenderorgan nicht vom Körper abgestoßen wird, ist die Gabe immunsuppressiver Medikamente erforderlich.
Dank intensiver Forschung ist es gelungen, mit künstlich hergestellten Antikörpern die übermäßige Aktivität des Komplementsystems zu hemmen. Die Komplementinhibitoren werden dem Patienten über eine Infusion verabreicht. Die Medikation kann auch nach einer Nierentransplantation angezeigt sein, um der Zerstörung der neuen Niere durch aHUS entgegenzuwirken.
Bei guter therapeutischer Versorgung ist es für aHUS-Patienten heutzutage möglich, ein erfülltes Leben ohne größere Einschränkungen zu führen. Dennoch fühlen sich Betroffene dieser sehr seltenen Erkrankung oftmals allein und überfordert. Der Austausch mit anderen Patienten und deren Angehörigen kann Halt geben und eine wertvolle Hilfestellung sein.
Mit einem jährlichen Aktionstag, dem International aHUS Awareness Day, wollen Patientenorganisationen und Mediziner auch in der Öffentlichkeit mehr Bewusstsein für die seltene Krankheit schaffen. In Deutschland macht sich der MPGN und aHUS-Selbsthilfe e.V. für die Belange der Patienten stark. Gemeinsam mit dem biopharmazeutischen Unternehmen Alexion, einem Vorreiter in der Erforschung seltener komplementvermittelter Erkrankungen und der Entwicklung innovativer Medikamente, wurden Informationsmaterialien über Entstehung, Symptomatik und Diagnose von aHUS entwickelt und verbreitet. Der Austausch von Informationen, Gespräche und Aktionen sollen helfen aHUS-Patienten beim Umgang mit ihrer Erkrankung und zeigen lebenswerte Perspektiven auf.
Alexion Pharma Germany GmbH. 2021. „atypisches Hämolytisch-Urämisches Syndrom (aHUS) Eine komplementvermittelte Schädigung der Blutgefäße“. 2021.
Alexion Pharma Germany GmbH. 2021. „Factsheet: atypisches Hämolytisch-Urämisches Syndrom (aHUS)“.
Alexion Pharma Germany GmbH. 2021. „Patientenbroschüre aHUS“.
Baines, Andrea C., und Robert A. Brodsky. 2017. „Complementopathies“. Blood Reviews 31(4): 213– 23.
Raina, Rupesh, Vinod Krishnappa, Taryn Blaha, Taylor Kann, William Hein, Linda Burke, und Arvind Bagga. 2019. „Atypical Hemolytic-Uremic Syndrome: An Update on Pathophysiology, Diagnosis, and Treatment“. Therapeutic Apheresis and Dialysis: Official Peer-Reviewed Journal of the International Society for Apheresis, the Japanese Society for Apheresis, the Japanese Society for Dialysis Therapy 23 (1): 4–21.
Sridharan, Meera, Ronald S. Go, und Maria A. V. Willrich. 2018. „Atypical Hemolytic Uremic Syndrome: Review of Clinical Presentation, Diagnosis and Management“. Journal of Immunological Methods 461 (Oktober): 15–22.
Yoshida, Yoko, Hideki Kato, Yoichiro Ikeda, und Masaomi Nangaku. 2019. „Pathogenesis of Atypical Hemolytic Uremic Syndrome“. Journal of Atherosclerosis and Thrombosis 26 (2): 99–110.
Du hast die Informationen erhalten, nach denen du gesucht hast? Das freut uns. Wir arbeiten täglich mit viel Enthusiasmus und Herzblut daran, medizinische Fragen ausführlich, verständlich und korrekt zu beantworten. Lass uns ein Like da. So wissen wir, dass unsere Inhalte ankommen.
Bildnachweis: istockphoto.com | Povozniuk
Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Facebook. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von hCaptcha laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von Turnstile laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr Informationen